В связи с тем, что инсульты являются одной из самых частых причин инвалидизации пациентов, очень важна профилактика данной группы заболеваний.
Эффективная профилактика инсульта головного мозга невозможна без понимания причин развития этого заболевания.
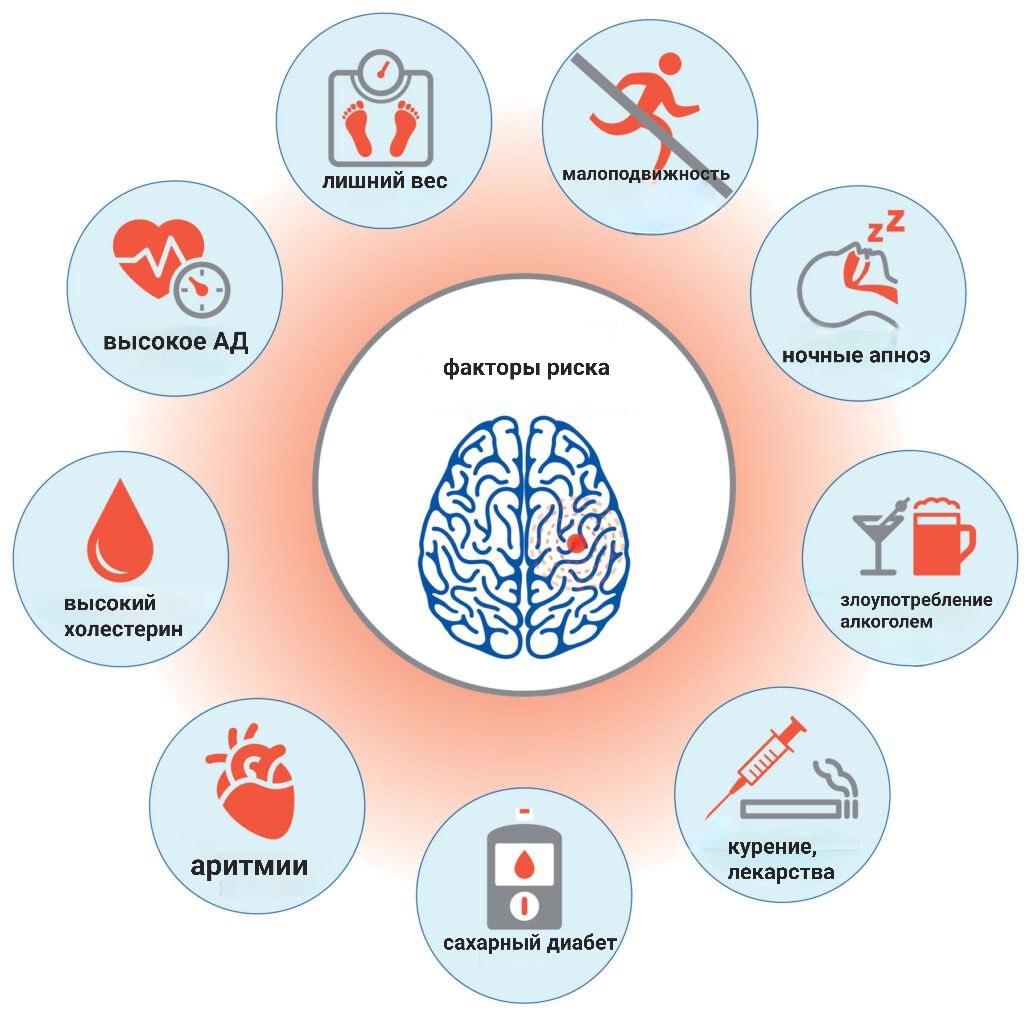
Факторы риска инсульта принято разделять на модифицируемые (поддающиеся коррекции) и немодифицируемые.
Немодифицируемые:
- Возраст (частота инсультов после 50 лет возрастает с каждым годом)
- Пол (после 40 лет у мужчин инсульты случаются чаще)
- Наследственная предрасположенность
Модифицируемые:
- Артериальная гипертензия. Артериальная гипертензия является основным фактором риска ишемического и геморрагического инсульта и вызывает больше смертей, чем любой другой модифицируемый фактор риска. Недавние рекомендации подтвердили важность строгого контроля АД и исключили термин «предгипертония», снизив нормальные уровни АД до < 120/80 мм рт. ст. АД в диапазоне от 130/80 до 140/90 мм рт. ст. в настоящее время считается гипертонией 1-й стадии. Для первичной профилактики инсульта необходим регулярный контроль АД, медикаментозная терапия, а также изменение образа жизни.
- Ожирение. Взрослые с ожирением (индекс массы тела [ИМТ] ≥ 30 кг/м2) или избыточным весом (ИМТ 25–29,9 кг/м2) имеют высокий риск развития инсульта, инфаркта, сердечной недостаточности и фибрилляции предсердий по сравнению с людьми с нормальной массой тела. Риск ишемического инсульта увеличен на 22% для людей с избыточным весом и на 64% для людей с ожирением по сравнению с людьми с нормальным весом.
- Сахарный диабет. 10-летняя продолжительность СД утраивает риск инсульта, в то время как каждый пятый пациент с СД умирает от инсульта. Модификации образа жизни и фармакотерапия направлены на достижение гликемического контроля с целевым гликированным гемоглобином (HbA1c) < 6,5% для большинства пациентов.
- Курение. Не только активное, но и пассивное курение повышает риск инсульта. Риск инсульта уменьшается через 5 лет после прекращения курения, независимо от количества выкуриваемых сигарет. Рекомендуется воздержание от курения для некурящих и отказ от курения для курильщиков для снижения риска инсульта.
- Малоподвижный образ жизни. Аэробная физическая активность снижает риск инсульта на 25–30%. Здоровые взрослые должны выполнять аэробные физические упражнения от умеренной до высокой интенсивности по крайней мере 40 минут в день, от 3 до 4 раз в неделю
- Заболевания сердечно-сосудистой системы. Частыми причинами кардиоэмболического инсульта являются: мерцательная аритмия (связанная с поражениями миокарда при артериальной гипертензии и ишемической болезни сердца), острый инфаркт миокарда, ревматическое поражение клапанного аппарата сердца, кардиомиопатия и другие состояния (инфекционный эндокардит, ревматический стеноз митрального клапана с мерцательной аритмией, крупноочаговым инфарктом передней стенки миокарда левого желудочка). Назначение больным с нарушениями ритма сердца антикоагулянтов непрямого действия существенно уменьшает риск развития кардиоэмболического инсульта. Атеросклеротическое поражение сонных и позвоночных артерий значительно повышает риск ишемического инсульта.
- Неправильное питание. Рациональное питание ограничивает сахар, низкокалорийные подсластители, продукты с избыточно высоким или экстремально низким содержанием углеводов, очищенные зерна, трансжиры, насыщенные жиры, натрий, красное мясо и переработанное красное мясо (такое как бекон, салями, ветчина, хот-доги и колбаса). Целесообразно употреблять здоровую растительную диету с высоким содержанием овощей, фруктов, орехов, цельного зерна, нежирного растительного или животного белка (предпочтительно рыбы) и растительных волокон. Уменьшение потребления натрия и повышение потребления калия рекомендуется для снижения артериального давления (АД). Исследования показали, что замена обычной соли на минеральную соль, содержащую 50% хлорида натрия и богатую хлоридом калия (25%), хлоридом магния, аммония, хлоридом калия, их гидратами, приводит к существенному снижению систолического артериального давления в течение 8 недель.
- Гиперхолестеринемия. Высокие уровни холестерина увеличивают риск ишемического инсульта, тогда как низкие уровни могут увеличивать риск геморрагического инсульта. Лечение статинами снижает риск инсульта у пациентов с высоким риском развития атеросклероза на 21%. Высокоинтенсивное лечение статинами уменьшает несмертельные сердечно-сосудистые события и приводит к снижению частоты инсультов даже у здоровых людей с ЛПНП < 130 мг/дл.
- Употребление алкоголя. Регулярный прием значительных доз алкоголя увеличивает риск острых нарушений мозгового кровообращения в 3 раза.
- Прием некоторых медикаментов. Риск ишемического инсульта у пациентов, использующих комбинированные оральные контрацептивы, повышается при наличии дополнительных факторов риска инсульта (курение, гипертония и мигрень с аурой).
- Апноэ. Обструктивное апноэ сна (ОАС) — установленный независимый фактор риска развития инсульта, является широко распространенным заболеванием, которое, по оценкам, удваивает риск развития инсульта. Рецидивирующая гипоксия при ОАС сопровождается изменениями внутригрудного давления, симпатической активацией и колебаниями артериального давления, которые через окислительный стресс, эндотелиальную дисфункцию и воспаление предрасполагают к лекарственно-устойчивой артериальной гипертензии, атеросклерозу, сердечной аритмии, гиперкоагуляции, сердечной недостаточности и парадоксальной эмболии.
Таким образом, первичная профилактика инсультов у каждого конкретного пациента – комплекс мероприятий, направленных на снижение влияния имеющихся факторов риска. Для профессиональной оценки состояния здоровья пациентам зрелого, пожилого и старческого возрастов необходимо регулярно обращаться к врачу в поликлинику, проходить диспансеризацию. Вовремя начатая профилактика инсульта способна предотвратить развитие этой патологии в 80% случаев. Важно так же не бороться с уже имеющимися проблемами здоровья, а предотвращать их развитие, а это в наших руках.

